La vía corticoespinal es el principal sistema de control motor voluntario del sistema nervioso central.
Sus axones viajan desde la corteza cerebral hasta la médula espinal, y son en parte responsables de que podamos mover las extremidades y el tronco, y de llevar a cabo, junto con otros tractos nerviosos, movimientos más finos y precisos.
En este artículo te explicamos qué es la vía corticoespinal, cuáles son sus principales características y las funciones que desempeña, así como los signos y síntomas clínicos que se producen por la lesión de este tracto nervioso.
- Artículo relacionado: "Partes del Sistema Nervioso: funciones y estructuras anatómicas"
La vía corticoespinal: definición y características
El sistema nervioso central es una red compleja de componentes que permiten que un organismo interactúe con su entorno. Se compone de múltiples partes que cumplen diferentes funciones. En la corteza cerebral se ubican las neuronas motoras superiores, que envían señales de movimiento a las neuronas motoras inferiores que indican a los músculos si deben contraerse o relajarse.
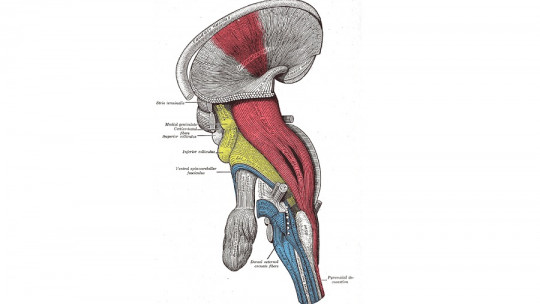
La vía corticoespinal está formada por los axones de las neuronas motoras que viajan desde las cortezas motoras (corteza motora primaria, área motora suplementaria y corteza premotora) hasta la médula espinal. Estas neuronas controlan los movimientos voluntarios de las extremidades y el tronco. Pequeños núcleos de neuronas también se originan en zonas del lóbulo parietal (circunvolución parietal ascendente y corteza parietal superior).
Este sistema motor es uno de los últimos en desarrollarse, ya que las fibras de la vía corticoespinal terminan de mielinizarse, aproximadamente, 2 años después del nacimiento. Uno de los aspectos característicos de este haz de axones es la denominada decusación piramidal: esto significa que una gran parte de las fibras corticoespinales (en torno al 75-80%) se cruzan hacia el lado contralateral del bulbo raquídeo, y las fibras nerviosas del lado izquierdo del cerebro pasan al hemicuerpo derecho, y viceversa.
La decusación piramidal lleva a una conclusión evidente, y es que las áreas del cerebro que controlan la parte derecha del cuerpo se ubican en el hemisferio izquierdo, y las que controlan la parte izquierda están en el hemisferio derecho. Esto puede comprobarse cuando se produce una lesión en uno de los hemisferios; por ejemplo, algunos pacientes que han sufrido un daño en el hemisferio izquierdo pueden padecer una parálisis del lado derecho de su cuerpo.
- Quizás te interese: "Tipos de neuronas: características y funciones"
Organización neuroanatómica
La vía corticoespinal se origina en varias áreas de la corteza cerebral, principalmente en la corteza motora primaria (área de Brodmann 4) y en áreas premotoras (área de Brodmann 6). Sin embargo, también pueden originarse en la corteza somatosensorial, la circunvolución cingulada y el lóbulo parietal. Esta vía conecta estas áreas cerebrales con la sustancia gris de la médula espinal.
El haz de axones del tracto corticoespinal viajan desde la corteza, a través de la sustancia blanca profunda, hasta el tallo cerebral. La mayoría de ellos se decusan de un lado a otro en el tronco encefálico inferior y descienden en la sustancia blanca contralateral del cordón, en lo que se denomina la vía corticoespinal lateral.
En torno al 15% de los axones no realizan la decusación piramidal y descienden como el tracto corticoespinal ventral. Además de la vía corticoespinal, este sistema contiene vías indirectas que se proyectan primero a los núcleos motores del tronco encefálico, y de allí a la médula espinal.
La materia gris de la médula espinal es el objetivo de este haz de axones. Las proyecciones corticoespinales de las áreas corticales primarias motoras y premotoras se dirigen a las regiones motoras espinales, que se compone de las láminas más profundas del asta dorsal, la zona intermedia y el asta dorsal. El sistema corticoespinal también se proyecta desde la corteza somatosensorial hasta los centros de procesamiento sensorial en el asta dorsal y el tronco encefálico para regular la información propioceptiva generada durante el movimiento.
Funciones
La vía corticoespinal cumple una función esencial en el control de los movimientos de las extremidades y el tronco, tanto en la habilidad como en la precisión para llevarlos a cabo. También es importante en la ejecución de los movimientos más finos (como los dedos), aunque, en ese caso, necesita de otras fibras para su iniciación.
Se ha sugerido que el tracto corticoespinal también es el responsable de modular la información sensorial del organismo, debido a las conexiones que posee con la corteza somatosensorial. Como ya hemos comentado, la decusación de las fibras que cruzan la línea media implica que cada hemisferio cerebral cumple la función de controlar los músculos de las extremidades del lado opuesto del cuerpo, lo que no ocurre con los músculos del tronco.
La vía corticoespinal contiene neuronas piramidales (células de Betz), de las que surgen axones de gran tamaño que inervan, principalmente, las piernas; las características especiales de este tipo de neuronas permiten que puedan conducir impulsos nerviosos a una gran velocidad.
Las lesiones en esta parte del sistema nervioso
Las lesiones en la vía corticoespinal produce una serie de signos y síntomas clínicos que conforman el denominado síndrome piramidal. A continuación, veamos en qué consisten.
1. Afectación de los movimientos voluntarios
Un efecto característico de la lesión de la vía corticoespinal es la debilidad muscular, ya sea total (plejia) o parcial (paresia), así como la torpeza de movimientos finos del hemicuerpo del mismo lado en el que se produce el daño medular. Esta debilidad afecta, principalmente, a los músculos extensores de los miembros superiores y los músculos flexores de las extremidades inferiores.
2. Aumento del tono muscular
Es habitual que, tras la lesión de este tracto nervioso, se produzca un aumento del tono muscular o hipertonía, así como espasticidad en las extremidades, debido a que se suelen ver afectadas las fibras de la vía corticorreticular que desciende junto con el haz piramidal.
3. Presencia de reflejos patológicos
Las lesiones del tracto corticoespinal pueden provocar la presencia de reflejos patológicos, que son aquellos que solo pueden ser elicitados en condiciones anómalas, lo que implica una alteración del sistema nervioso central (p. ej. el signo de Babinski).
4. Aumento de los reflejos profundos
Otro de los signos clínicos que provoca una lesión en las fibras corticoespinales es el aumento de los reflejos profundos. Si las fibras corticorreticulares se ven afectadas, se puede producir una hiperreflexia, un aumento del área en la que se produce el reflejo si se desencadena por percusión más allá de la zona de provocación.
También puede darse una difusión de los reflejos si la respuesta afecta a otros músculos, aparte del correspondiente al tendón que se ha percutido, o un movimiento más violento si la respuesta es múltiple.
5. Otros signos y síntomas
Por ejemplo, la ausencia de reflejos superficiales y la atrofia muscular. Esta última suele ser, generalmente, de tipo leve, y se suele dar por una falta de uso del músculo debido a la debilidad motora.
Referencias bibliográficas:
- De Silva, R. (2002). Neuroanatomical Basis of Clinical Neurology.
- Eyre, J. A. (2007). Corticospinal tract development and its plasticity after perinatal injury. Neuroscience & Biobehavioral Reviews, 31(8), 1136-1149.
- Preston DC, Saphiro BE, Brooke MH (2004). Proximal, Distal and Generalized Weakness. En: Bradley WG, Daroff RB, Fenichel GM, Jankovic J (Eds), Neurology in Clinical Practice, (pp 367-386). Philadelphia: Butterworth Heinemann.