El plexo cervical es una estructura que se encuentra en el cuello, conformado por cuatro de los 31 pares de nervios espinales, los nervios cervicales. Estos nervios están implicados en la transmisión de estimulación sensorial y también el control de varios músculos situados en la cara y en el tórax superior.
A continuación veremos más a fondo este plexo, qué estructuras conforma, cuáles son sus funciones y la técnica del bloqueo del plexo cervical, utilizada en anestesiología.
- Artículo relacionado: "Partes del Sistema Nervioso: funciones y estructuras anatómicas"
¿Qué es el plexo cervical?
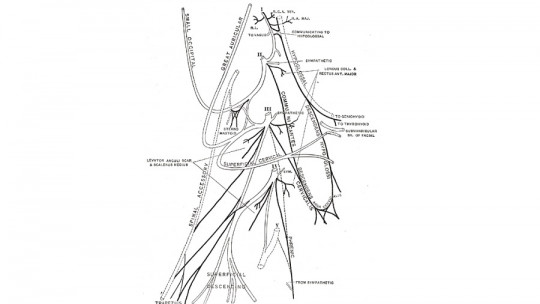
El plexo cervical es una estructura formada por la conglomeración de los ramos anteriores de los primeros cuatro pares de nervios espinales, es decir, los nervios cervicales, estos son C1, C2, C3 y C4, aunque algunos autores incluyen también en el plexo a C5.
Las raíces de estos cuatro nervios se unen por delante de las apófisis transversas de las tres primeras vértebras cervicales, formando tres arcos. El plexo está limitado por los músculos paravertebrales y el paquete vascular medialmente, mientras que de forma lateral lo delimita el músculo elevador de la escápula y el músculo esternocleidomastoideo.
Estructura y función
Antes de entrar en más detalle sobre cómo se organiza el plexo cervical, hace falta mencionar cómo se unen los cuatro tipos de nervios que lo conforman.
El primer nervio cervical, esto es, C1, sale por el agujero intervertebral y da dos ramos, uno anterior y otro posterior. El ramo anterior discurre en sentido inferior. El segundo nervio, C2, también da dos ramos, uno ascendente y otro descendente y se anastomosa (se une) con C1 formando el asa del Atlas. La rama descendente de C2 se anastomosa con la rama ascendente de C3, formando el asa del Axis, mientras que C4 se une con la rama anterior del nervio infra-adyacente formando la Tercera Asa.
El plexo cervical está dividido en dos tipos de ramas, de acuerdo a su grado de profundidad. Por un lado tenemos las ramas superficiales, las cuales se especializan en captar los estímulos sensoriales, y por el otro tenemos las ramas profundas, las cuales están implicadas en la activación de músculos.
Ramas superficiales
Como ya hemos comentado, las ramas superficiales son de tipo sensitivo. Estas ramas superficiales emergen a la altura del tercio medio del borde posterior del músculo esternocleidomastoideo, y son visibles en el triángulo posterior. Se reúnen sobre el músculo esternocleidomastoideo, formando el plexo cervical superficial.
El plexo cervical superficial es una modalidad que recoge la sensibilidad de parte de la cabeza, el cuello y la parte superior del tórax. Esto lo consigue gracias a la existencia de los ramos sensitivos, o cutáneos, que se ubican en estas partes. Dentro de las ramas superficiales se pueden encontrar los siguientes nervios:
1. Nervio occipital menor (C2)
Se deriva de la raíz de C2, aunque en algunos individuos también recibe parte de las raíces de C3. Se encarga de otorgar sensación cutánea del cuero cabelludo posterosuperior.
2. Gran nervio auricular (C2 y C3)
Su rama anterior inerva la piel del rostro sobre la glándula parótida, que se comunica con el nervio facial. La rama posterior del gran nervio auricular inerva la piel sobre el mastoideo y la parte posterior lo hace con la del pabellón auricular.
3. Nervio transverso del cuello
Sus ramas ascendentes se elevan llegando a la región submandibular. Aquí forma un plexo con la rama cervical del nervio facial debajo del platisma.
Las ramas descendentes perforan esa platisma y se distribuyen, de forma anterolateral, a la parte inferior del esternón.
4. Nervios supraclaviculares (C3 y C4)
Estos nervios pasan por la parte posterior del esternocleidomastoideo, encargándose de la sensibilidad de la piel en la fosa supraclavicular y la parte superior del tórax.
- Quizás te interese: "Plexos coroideos: anatomía, funciones y patologías"
Ramas profundas
Las ramas profundas del plexo cervical forman el plexo cervical profundo que, a diferencia del superficial, este es mayormente motor, a excepción del nervio frénico que contiene algunas fibras sensitivas. Está conformado de la siguiente manera:
- Ramas mediales: inervan el músculo largo de la cabeza y del cuello.
- Ramas laterales (C3-C4): músculo elevador de la escápula y romboides.
- Ramas ascendentes: músculos recto anterior menor y recto lateral de la cabeza.
- Ramas descendentes: unión de las raíces de C1, C2 y C3.
Dentro de las ramas descendentes podemos destacar dos estructuras, que son las más importantes del plexo cervical profundo: el asa cervical y el nervio frénico.
1. Asa cervical
La asa cervical se origina por ramos de C1, C2 y C3, y consta de dos raíces, una superior y otra inferior.
La primera alcanza el nervio hipogloso a medida que va descendiendo hacia el cuello. La segunda desciende lateralmente a la vena yugular, luego se dobla hacia adelante y se anastomosa con la raíz superior.
El asa cervical actúa sobre los músculos infrahioideos, los cuales deprimen el hueso hioide, una acción fundamental para tragar y hablar. Estos músculos son:
- Músculo omohioideo.
- Músculo esternohioideo.
- Músculo esternotiroideo.
- Músculo tirohioideo.
2. Nervio frénico
Se origina, principalmente, a partir del C4, pero tiene también ramos de C3 y C5. Provee de inervación motora al diafragma, aunque también tiene fibras sensitivas y simpáticas.
El nervio frénico nace sobre la porción superior del borde lateral del escaleno anterior, a la altura del borde superior del cartílago tiroideo. Luego, desciende oblicuamente por el cuello, pasando por delante del músculo escaleno anterior.
Del lado derecho pasa por delante de la segunda porción de la arteria subclavia, y por el lado izquierdo cruza la primera porción de esa misma arteria.
Bloqueo del plexo cervical superficial
En cirugía se utiliza la técnica del bloqueo de plexo cervical para proporcionar las condiciones adecuadas para llevar a cabo intervenciones sobre la glándula paratiroides sin recurrir a la anestesia general. Esta técnica anestésica favorece el alta temprana de los pacientes que son intervenidos de exéresis de la glándula paratiroides.
Está especialmente indicada para cirugías de corta duración, con poca complejidad y en pacientes colaboradores y sin problemas médicos anteriores. No obstante, también se indica en pacientes que presentan un alto riesgo de complicaciones en caso de que se les intervenga con anestesia general.
Pese a sus ventajas, cabe decir que presenta, aunque escasos, efectos adversos. Entre ellos se encuentran parálisis ipsilateral del nervio frénico, lo cual causa parálisis en el diafragma, síndrome de Horner y parálisis del nervio facial. De forma accidental se puede inyectar el anestésico en el espacio epidural o intradural, provocando la anestesia espinal total.
Referencias bibliográficas:
- Blanco-Aparicio M, Montero-Martínez C, Couto-Fernández D, Pernas B, Fernández-Marrube M, Verea-Hernando H (2010). Unilateral Painful Diaphragm Paralysis as the Only Sign of Amyotrophic Neuralgia. Arch Bronconeumol, 46(7):390-392.
- Brazis PW, Masdeu JC, Biller J (Eds) (2007). Cervical, Brachial, and Lumbosacral Plexi. En: Localization in Clinical Neurology, (pp 73-89). Philadelphia: Lippincott Williams & Wilkins.
- Chad D (2006). Enfermedades de las raíces y plexos nerviosos. En: Bradley PW (Ed), Neurología clínica, (pp 2247-2275). Madrid: Elsevier.
- Mumenthaler M, Mattle H (Eds) (2004). Lesions of Individual Peripheral Nerves. En: Neurología, (pp 741-795). Stuttgart: Thieme.
- Patten J (Ed) (1995). Diagnosis of Cervical Root and Peripheral nerve lesions Affecting the Arm. En: Neurological differential diagnosis, (pp 282-299). Argentina: Springer.






-small-21_9.jpg)








