El sistema inmune del ser humano es esencial para comprender nuestra permanencia en el tiempo, tanto como individuos como especie. Presentamos un componente innato, que nos protege de forma general e inespecífica ante patógenos, y otro adquirido, que se perfecciona cuanto más nos exponemos a microorganismos concretos.
En el grupo de la inmunidad innata encontramos a las barreras físicas (como la piel y las mucosas), las químicas (el pH vaginal o del sudor, por ejemplo), biológicas (colonias de bacterias comensales que impiden el crecimiento de otras) y cuerpos celulares concretos, como los neutrófilos, macrófagos y las células Natural Killer.
En la otra cara de la moneda (pero ampliamente interconectada con la variante innata) encontramos a la inmunidad adquirida, representada claramente por los linfocitos B y T. Estos son esenciales para respuestas específicas ante patógenos, pues pueden provocar la apoptosis de células infectadas transformadas, pero también para “recordar” a un germen concreto y responder mejor ante él en situaciones sucesivas. ¿Sabes qué sucede cuando este sistema falla? Quédate con nosotros, pues te lo explicamos mediante los leucoblastos.
- Artículo relacionado: "Tipos de células principales del cuerpo humano"
¿Qué son los leucoblastos?
No creas que esta pregunta inicial es fácil de resolver, pues parece que existe una clara disparidad en lo que a enfoque conceptual se refiere según los portales consultados. En primera instancia se podría pensar que el término “leucoblasto” acepta distintas acepciones, entre las que hemos encontrado las siguientes:
- Un leucocito inmaduro.
- Una célula que genera leucocitos. Esta definición no parece del todo adecuada, pues en medios profesionales este tipo celular se conoce como hemocitoblasto.
- Una célula hematopoyética inmadura, que prolifera de forma anormal durante las leucemias.
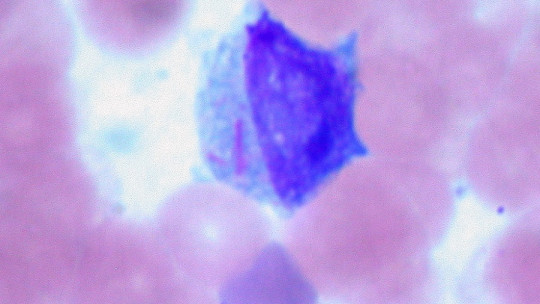
Tirando del hilo, se descubre que ni la primera ni la segunda definición son del todo adecuadas, si bien la primera se acerca bastante. Un leucoblasto es, de forma inequívoca, una célula inmadura que se presenta durante la leucemia mieloide aguda. Una vez hemos dilucidado qué es el término en sí mismo, vemos de gran interés sumergirnos en la patología que propicia su aparición. Antes de ello, veamos cuál es la ruta normal de un glóbulo blanco.
Diferencias entre leucocito maduro y leucoblasto
Todos los glóbulos blancos se producen en los huesos. A pesar de que externamente estos sean duros, presentan un núcleo blando, que se conoce como médula ósea. Todas las células circulantes en la sangre (incluidos los glóbulos rojos) surgen a partir de un tipo celular: la célula madre hematopoyética pluripotencial, también conocida como hemocitoblasto. Por ello, esta estructura es esencial para comprender el sistema inmune humano.
El tejido de la médula ósea ocupa, aproximadamente, el 4% de la masa total de un ser humano. Para que te hagas una idea de su actividad frenética y eficacia, te diremos que aquí se producen unos 500.000 millones de glóbulos rojos por día, ni más ni menos. Por último, cabe destacar que un solo hemocitoblasto puede dar lugar a un número prácticamente ilimitado de leucocitos a lo largo de su ciclo.
Los linfocitos B se forman y maduran en la propia médula ósea, mientras que las células T inmaduras abandonan este tejido y viajan al timo para obtener su funcionalidad, convirtiéndose de forma transitoria en timocitos. Una vez maduros, estos empiezan a “patrullar” la sangre, en búsqueda de antígenos (sustancias del patógeno que generan una respuesta inmune) con los que reaccionar.
En un prisma completamente diferente al normal, en contadas ocasiones proliferan de forma desmesurada células inmunes inmaduras, conocidas como leucoblastos, en la médula ósea y en la sangre periférica. Esta proliferación desplaza al tejido hematopoyético normal, lo que origina insuficiencia medular.
- Quizás te interese: "Neoplasia: tipos, síntomas, causas y tratamiento"
La leucemia mieloide aguda (AML)
Se estima que, durante el año 2021, solamente en Estados Unidos se diagnosticarán 60.000 casos de leucemia, además de producirse más de 23.000 defunciones a causa directa de esta enfermedad. De entre todos estos tipos, la leucemia mieloide aguda representará unos 20.000 casos, es decir, ⅓ del total. La AML matará a 11.000 personas.
A pesar de los catastróficos datos, se considera que la leucemia mieloide aguda es muy extraña, pues solo representa el 1% de todos los cánceres totales. La inmensa mayoría de las personas que la presentan son adultos, pues la edad promedio de diagnóstico es de 68 años (rara vez por debajo de los 45).
En esta patología, como hemos dicho, se multiplican sin control los leucoblastos inmaduros dentro de la médula ósea y tal es su proliferación que, a lo largo del tiempo, terminan por reemplazar a las células sanguíneas sanas. Como resultado de esto, el paciente presenta muchísimas más probabilidades de sufrir infecciones sanas, además de sangrar de forma desmedida ante pequeños cortes y lesiones.
Por lo tanto, este tipo de neoplasia se considera un cáncer tanto de los huesos como de la sangre. Aunque no existe en muchos casos un consenso médico sobre su causa, sí que se han detectado ciertos factores predisponentes. Algunos de ellos son los siguientes:
- Exposición a determinados químicos y sustancias dañinas. En esta categoría entran algunos tipos de radiación.
- Fumar: el tabaco contiene benceno, un químico considerado cancerígeno desde hace mucho tiempo.
- Trastornos genéticos: ciertos desajustes congénitos, como el síndrome de Down, están correlacionados en algunos casos con la leucemia mieloide aguda.
- Tratamientos oncológicos previos: por irónico que suene, una persona que ha pasado un cáncer puede recaer en forma de AML debido a la radio y quimioterapia.
Síntomas comunes de la presencia de leucoblastos circulantes
Los leucoblastos desplazan al resto de leucocitos normales funcionales, incluyendo las plaquetas y linfocitos. Decimos esto porque es extremadamente común en los pacientes la presentación de hemorragias continuas e infecciones repetidas en el tiempo.
La mayoría de las personas que sufren AML refieren cansancio general, malestar, dolor de cabeza y mareos, debido al déficit de glóbulos rojos circulantes en sangre. Además, llama la atención conocer que hasta el 80% de los pacientes presentan fiebre antes del momento de diagnóstico y que el 40% muestran algún tipo de cuadro infeccioso. Esto se debe, como podrás imaginar, a la falta de linfocitos B, linfocitos T, neutrófilos y más tipos celulares que puedan combatir a los patógenos.
Pronóstico
Para las personas mayores de 20 años, la tasa de supervivencia 5 años después del diagnóstico es de un 24%. Para las menores de 20, la cifra es un poco más positiva, aumentando hasta un 67%. Se les suelen aplicar a los pacientes procesos muy conocidos para acabar con el cáncer, como la radioterapia, la quimioterapia o la terapia dirigida. Por desgracia, estamos ante un tipo de neoplasia verdaderamente agresiva, donde la recuperación pocas veces es una opción.
Uno de los abordajes más “esperanzadores” es el trasplante de células madre. En este procedimiento médico, se destruye la médula ósea que está produciendo los leucoblastos y, posteriormente, se reemplaza por tejido que contenga células madre hematopoyéticas pluripotenciales sanas, que se encargan de producir los leucocitos correctos en las proporciones adecuadas. Con ello, se espera que tanto en la médula ósea como en el torrente sanguíneo se produzca un reemplazo paulatino de los leucoblastos por los tipos celulares pertinentes.
Por desgracia, esto no siempre funciona. Uno de los riesgos más claros del trasplante de las células madre de un donante es que se produzca una enfermedad de injerto contra huésped. En ella, las células inmunes del donante sano pueden reconocer el tejido del paciente como una amenaza, dirigiendo ataques hacia él. Como podrás imaginar, si se presenta de forma grave, esta reacción inmune errónea puede agravar aún más el cuadro clínico del paciente.
Resumen
Como habrás podido observar, el término “leucoblasto” destaca por su complejidad, ya que no parece existir un consenso claro en referencia a lo que significa, dependiendo del medio consultado. De todas formas, debemos destacar que en la mayoría de portales fiables hace referencia a un tipo de célula cancerígena inmadura que se divide sin control, así que hemos adoptado esa acepción para presentarte toda la información relevante sobre la leucemia mieloide aguda.
Los leucoblastos proliferan a tal velocidad que canibalizan al resto de cuerpos celulares, como los glóbulos rojos, las plaquetas y los linfocitos. Por ello, los pacientes sangran con facilidad, presentan hematomas por todo el cuerpo, sufren infecciones recurrentes y tienen fiebres y dolores continuos. Desde luego, esta patología es de difícil abordaje y, el pronóstico, especialmente reservado en pacientes adultos.
Referencias bibliográficas:
- Buitrón-Santiago, N., Arteaga-Ortiz, L., Rosas-López, A., Aguayo, A., López-Karpovitch, X., & Crespo-Solís, E. (2010). Experiencia del INCMNSZ en pacientes adultos con leucemia mieloide aguda. Cohorte 2003-2008. Rev Invest Clin, 62(2), 100-8.
- Lagunas-Rangel, F. A. (2016). Leucemia mieloide aguda. Una perspectiva de los mecanismos moleculares del cáncer. Gaceta Mexicana de Oncología, 15(3), 150-157.
- Leucemia mieloide aguda, geth.es. Recogido a 27 de diciembre en https://www.geth.es/pacientes/hemopatias/leucemia-mieloide-aguda
- Leucemia mieloide aguda, mayoclinic.org. Recogido a 27 de enero en https://www.mayoclinic.org/es-es/diseases-conditions/acute-myelogenous-leukemia/symptoms-causes/syc-20369109
- Leyto-Cruz, F. (2018). Leucemia mieloide aguda. Hematol Méx, 19(1), 24-40.
- Pino Blanco, D., Macías Abraham, C., Lahera Sánchez, T., Marsán Suárez, V., Sánchez Segura, M. D. L. C., del Valle Pérez, L. O., ... & Martínez Machado, M. (2014). Caracterización inmunofenotípica de pacientes con leucemia mieloide aguda. Revista Cubana de Hematología, Inmunología y Hemoterapia, 30(1), 27-35.